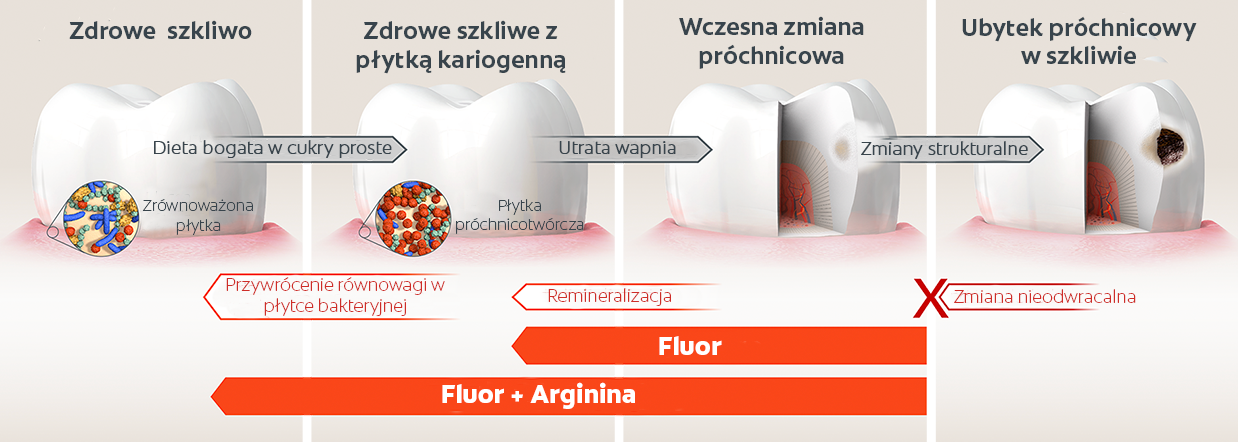
Niektóre spośród bakterii jamy ustnej wytwarzają kwaśne metabolity, które rozrywając wiązania, uwalniają związki mineralne z tkanek zęba (demineralizacja).
Powyższy proces osłabia szkliwo, ale właściwości śliny pozwalają przywrócić utracone minerały, wzmacniając tkanki zęba (remineralizacja). U osób, których dieta jest bogata w cukry proste, oraz/lub których higiena jamy ustnej jest niewystarczająca, bakterie mogą się agregować na powierzchni zębów w postaci lepkiej warstwy zwanej płytką nazębną. Podaż węglowodanów do płytki bakteryjnej powoduje stałą demineralizację szkliwa, przekraczając możliwości remineralizacji. Rezultatem jest nadwyżka utraty minerałów, skutkująca destrukcją szkliwa.
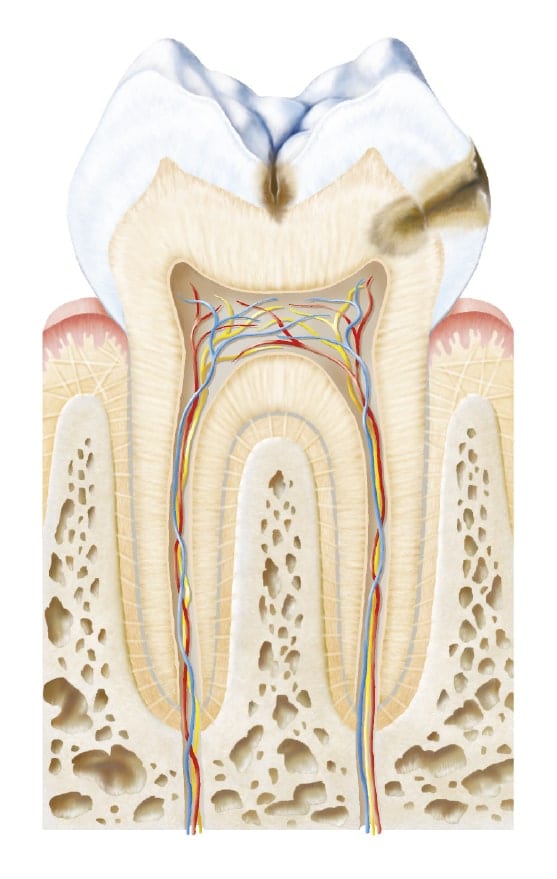
We wczesnym stadium próchnica występuje na szkliwie jako biała plama, zwana początkową zmianą próchnicową. Dopiero gdy zmiana przerwie ciągłość szkliwa, powstaje ubytek próchnicowy. Wraz z rozwojem próchnicy ubytek może dotrzeć do zębiny, a następnie miazgi. Może to spowodować silny ból, a ostatecznie może doprowadzić do ropnia, a nawet utraty zęba.
Zmiana próchnicowa może powstać na każdej z powierzchni zębów, ale najczęściej występuje na powierzchniach żujących (próchnica powierzchni okluzyjnych), w przestrzeniach międzyzębowych (próchnica interproksymalna) lub przy brzegu dziąsłowym. Próchnica jest szczególnie niebezpieczna dla pacjentów z odsłoniętymi korzeniami zębów, ponieważ w obrębie zębiny postępuje znacznie szybciej i trudniej ją kontrolować (próchnica korzeni).
Próchnica zebów jest najbardziej rozpowszechnioną chorobą jamy ustnej na świecie, dotykającą zarówno dorosłych, jak i dzieci. Szacuje się, że 2,3 miliarda ludzi ma próchnicę zębów stałych, a 530 milionów dzieci cierpi z powodu próchnicy zębów mlecznych.
Próchnica może dotknąć każdego. Nasilone programy profilkatyczne pozwoliły osiągnąć znaczną redukcję próchnicy wczesnego dzieciństwa– ECC (ang. early childhood caries). W niektórych europejskich krajach występowanie próchnicy u dzieci należy łączyć z ich statusem społeczno-ekonomicznym i poziomem wiedzy ich rodziców na temat zdrowia jamy ustnej (ciągłe spożywanie mleka z butelki w nocy). Pomimo skuteczności profilaktyki w dzieciństwie, w późniejszym wieku wzrasta odsetek osób cierpiących na próchnicę, co jest spowodowane ograniczeniem działań profilaktycznych i pojawieniem się nowych czynników ryzyka, takich jak:
- zła higiena jamy ustnej
- zwiększone spożycie węglowodanów
- częste podjadanie
- kserostomia (przewlekła suchość jamy ustnej)
- promieniowanie głowy i szyi (leczenie onkologiczne)
- PUFA (odsłonięta miazga, owrzodzenie, przetoka, ropień)